¿Dónde se produce la gluconeogénesis? - La fábrica de azúcar en nuestras células.
En un mundo donde el azúcar a menudo se ve como el enemigo, es fácil olvidar que nuestros cuerpos realmente lo necesitan para funcionar correctamente. La glucosa, la forma más simple de azúcar, sirve como fuente principal de energía para las células en todo el cuerpo. Pero ¿qué sucede cuando los niveles de glucosa disminuyen? Ahí es donde entra en juego la gluconeogénesis.
La gluconeogénesis es el proceso por el cual nuestros cuerpos crean glucosa a partir de fuentes no carbohidratos, como aminoácidos y ácidos grasos. Es una vía metabólica compleja que desempeña un papel crucial en el mantenimiento de los niveles de azúcar en la sangre y en la provisión de energía a tejidos como el cerebro y los glóbulos rojos.
Aunque este proceso ha sido estudiado extensamente, muchas personas aún desconocen su ubicación dentro del cuerpo y cómo contribuye a la salud en general. En este artículo, exploraremos dónde se produce la gluconeogénesis y examinaremos más de cerca la "fábrica de azúcar" dentro de nuestras células.
- Comprendiendo la Gluconeogénesis
- El sitio principal de la gluconeogénesis.
- La 'Fábrica de Azúcar' en nuestras células
- Factores que afectan la gluconeogénesis
- Implicaciones para la salud.
-
Preguntas frecuentes
- ¿Cuál es el proceso de gluconeogénesis y cómo difiere de la glucólisis?
- ¿Cuáles son las enzimas involucradas en la gluconeogénesis y cómo funcionan?
- ¿Cómo juega el hígado un papel en la gluconeogénesis y qué otros órganos contribuyen a este proceso?
- ¿Cuáles son algunos factores que pueden afectar negativamente la gluconeogénesis y causar problemas con la regulación del azúcar en sangre?
- ¿Cómo afecta la gluconeogénesis a la salud metabólica general y cuáles son algunas posibles implicaciones para personas con diabetes u otros trastornos metabólicos?
- Conclusión
Comprendiendo la Gluconeogénesis
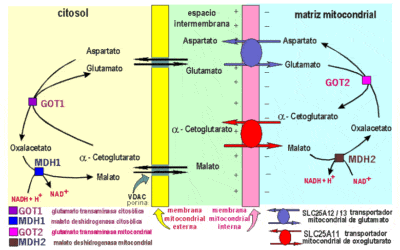
La gluconeogénesis es un proceso metabólico que implica la síntesis de glucosa a partir de fuentes no-carbohidratos dentro del cuerpo. Este proceso generalmente ocurre en el hígado y los riñones, pero también puede ocurrir en ciertas células del cerebro, músculos y otros órganos. Las fuentes no-carbohidratos involucradas en la gluconeogénesis incluyen aminoácidos, lactato, piruvato, glicerol y propionato.
Una de las ventajas de la gluconeogénesis es que permite la producción de glucosa cuando la ingesta de carbohidratos es baja o está ausente. Esto es particularmente importante durante períodos de ayuno o inanición cuando los niveles de glucosa en sangre bajan por debajo de los rangos normales.
La gluconeogénesis asegura que órganos vitales como el cerebro tengan un suministro constante de glucosa para funcionar correctamente. Sin embargo, este proceso también tiene sus limitaciones ya que requiere entrada de energía y bloques de construcción de otras vías metabólicas para producir glucosa.
A pesar de sus limitaciones, la gluconeogénesis juega un papel crítico en el mantenimiento de niveles estables de glucosa en sangre bajo diversas condiciones fisiológicas. Comprender el sitio principal de la gluconeogénesis nos ayudará a apreciar cómo nuestros cuerpos regulan los niveles de azúcar en sangre a través de complejos procesos metabólicos que involucran múltiples órganos y tejidos.
El sitio principal de la gluconeogénesis.
El hígado es el sitio primario de producción de glucosa a través de una compleja vía metabólica llamada gluconeogénesis. Este mecanismo implica varias enzimas y sustratos que convierten fuentes no carbohidratos, como aminoácidos y ácidos grasos, en glucosa. El proceso de gluconeogénesis es esencial para mantener la homeostasis de la glucosa durante el ayuno o la actividad física prolongada cuando se agotan las reservas de glucógeno.
Los factores reguladores desempeñan un papel crucial en el control de la tasa de gluconeogénesis. Las hormonas como el glucagón y el cortisol aumentan la producción de glucosa al activar las enzimas involucradas en la vía. Por el contrario, la insulina inhibe este proceso al reducir la disponibilidad de sustratos para la gluconeogénesis. Además, otros factores como la composición de la dieta y el ejercicio afectan la regulación de la gluconeogénesis.
Comprender cómo el hígado sintetiza la glucosa a través de la gluconeogénesis destaca su importancia en el mantenimiento del equilibrio energético. Sin embargo, no solo el hígado contribuye a este proceso; otros tejidos como los riñones también desempeñan un papel en la producción de glucosa.
En las secciones siguientes, profundizaremos en la comprensión de cómo nuestras células actúan como 'fábricas de azúcar' para producir energía incluso en condiciones en las que los carbohidratos dietéticos son limitados o no están disponibles.
La 'Fábrica de Azúcar' en nuestras células
La gluconeogénesis implica una serie compleja de reacciones enzimáticas que tienen lugar en todas las células de nuestro cuerpo, siendo el hígado un papel particularmente importante en la regulación de la producción de glucosa.
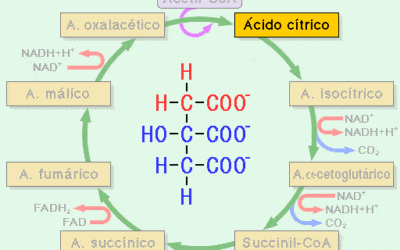
El proceso requiere la acción coordinada de varios enzimas clave, incluyendo la fosfoenolpiruvato carboxicinasa y la fructosa-1,6-bisfosfatasa. La glucosa se produce a partir de fuentes no-carbohidratos como aminoácidos, lactato y glicerol a través de esta intrincada vía bioquímica.
Enzimas involucradas en la gluconeogénesis
La intrincada red de enzimas involucradas en el proceso de gluconeogénesis destaca la notable complejidad y control regulatorio requerido para sintetizar glucosa de novo. La gluconeogénesis es una vía metabólica que tiene lugar principalmente en el hígado y, en menor medida, en los riñones y el intestino delgado.
Este proceso implica utilizar precursores no carbohidratos como lactato, piruvato, glicerol y aminoácidos para producir glucosa. La regulación de las enzimas involucradas en esta vía es crítica para mantener la homeostasis de la glucosa en los organismos.
Varias enzimas clave están involucradas en la gluconeogénesis, incluyendo la fosfoenolpiruvato carboxikinasa (PEPCK), la fructosa-1,6-bisfosfatasa (FBPasa) y la glucosa-6-fosfatasa (G6Pasa). PEPCK cataliza la conversión de oxaloacetato a fosfoenolpiruvato mientras que FBPase cataliza la hidrólisis de fructosa 1,6-bisfosfato para generar fructosa 6-fosfato. G6Pase es responsable de convertir glucosa-6-fosfato en glucosa libre para que pueda ser transportada fuera de las células.
La regulación de estas enzimas ocurre a múltiples niveles, como el control transcripcional por hormonas como el glucagón o la insulina o la modulación alostérica por metabolitos como el citrato o el AMP. Comprender estos mecanismos proporciona información sobre cómo un organismo mantiene los niveles de azúcar en la sangre incluso durante períodos de ayuno o alta demanda energética.
La compleja interacción entre varias vías metabólicas involucradas en la gluconeogénesis muestra cómo nuestros cuerpos han evolucionado mecanismos sofisticados para producir glucosa cuando es necesario. Sin embargo, no todas las células tienen acceso a esta fábrica de azúcar dentro de ellas; por lo tanto, hay otras formas en que la producción ocurre en diferentes tipos de células que exploraremos más adelante.
Factores que afectan la gluconeogénesis
Factores como el ayuno, la restricción calórica y el ejercicio han demostrado aumentar las tasas de gluconeogénesis en hasta un 40% en individuos sanos. Sin embargo, ciertos inhibidores también pueden afectar negativamente el proceso de gluconeogénesis.
Por ejemplo, el lactato y el piruvato producidos durante el metabolismo anaeróbico pueden inhibir la gluconeogénesis al disminuir la disponibilidad de sustratos necesarios para la síntesis de glucosa. Además, la insulina inhibe la gluconeogénesis al promover la captación de glucosa de la sangre hacia los tejidos.
La gluconeogénesis está regulada de manera estricta por mecanismos complejos que involucran hormonas y enzimas. El paso limitante de la velocidad en este proceso es catalizado por la enzima fosfoenolpiruvato carboxicinasa (PEPCK).
La actividad de PEPCK está regulada a través de una variedad de vías de señalización que responden a cambios en la disponibilidad de nutrientes y la demanda de energía. Hormonas como el glucagón y el cortisol estimulan la expresión de PEPCK, mientras que la insulina inhibe su actividad.
Comprender los factores que afectan la gluconeogénesis tiene importantes implicaciones para la salud. Por ejemplo, la alteración de la homeostasis de la glucosa es una característica de la diabetes mellitus tipo 2 (T2DM), que resulta de defectos tanto en la sensibilidad a la insulina como en la función de las células beta pancreáticas.
Las estrategias dirigidas a aumentar la producción endógena de glucosa a través de vías gluconeogénicas podrían potencialmente mejorar el control glucémico en pacientes con T2DM. Además, explorar compuestos naturales o medicamentos que modulen las enzimas gluconeogénicas podría conducir a nuevos enfoques terapéuticos para trastornos metabólicos como la obesidad y la T2DM.

Implicaciones para la salud.
Explorar enfoques terapéuticos potenciales que apunten a las enzimas gluconeogénicas podría tener implicaciones significativas para mejorar el control glucémico en personas con trastornos metabólicos como la obesidad y la diabetes mellitus tipo 2.
La gluconeogénesis es una vía metabólica crítica que ayuda a mantener los niveles normales de glucosa en sangre durante períodos de ayuno o baja ingesta de carbohidratos. Sin embargo, una vía de gluconeogénesis hiperactiva puede contribuir a la hiperglucemia y la resistencia a la insulina, que son características clave de los trastornos metabólicos.
Los estudios han demostrado que apuntar a las enzimas involucradas en la gluconeogénesis puede mejorar el control glucémico y reducir el riesgo de desarrollar trastornos metabólicos. Por ejemplo, se ha demostrado que los fármacos que inhiben la fructosa-1,6-bisfosfatasa (FBPasa), una enzima clave en la vía gluconeogénica, reducen los niveles de glucosa en sangre en modelos animales de diabetes. De manera similar, las intervenciones dietéticas dirigidas a apoyar vías de energía alternativas como la cetosis también pueden ser beneficiosas para las personas con trastornos metabólicos.
Comprender el papel de la gluconeogénesis en la salud metabólica tiene importantes implicaciones para desarrollar estrategias terapéuticas novedosas para combatir enfermedades como la obesidad y la diabetes mellitus tipo 2.
Apuntar a enzimas específicas involucradas en esta vía o apoyar vías de energía alternativas a través de intervenciones dietéticas podrían ser enfoques prometedores para mejorar el control glucémico y reducir el riesgo de enfermedad. Se necesita más investigación para elucidar completamente los mecanismos subyacentes a estos efectos y desarrollar estrategias más efectivas para prevenir y tratar trastornos metabólicos.

Preguntas frecuentes
¿Cuál es el proceso de gluconeogénesis y cómo difiere de la glucólisis?
La gluconeogénesis es el proceso de sintetizar glucosa a partir de precursores no carbohidratos, como el lactato, glicerol y aminoácidos. Implica una serie de reacciones enzimáticas que ocurren principalmente en el hígado y en menor medida en los riñones.
La gluconeogénesis difiere de la glucólisis, que es la descomposición de glucosa para la producción de energía. Si bien ambos procesos involucran compuestos intermedios similares, la gluconeogénesis utiliza diferentes enzimas que evitan pasos irreversibles y permiten la síntesis de glucosa.
La regulación de la gluconeogénesis está estrechamente controlada por señales hormonales y metabólicas como el glucagón, la insulina, la AMPK y la PGC-1α. Estos mecanismos aseguran que la producción de glucosa coincida con las necesidades del cuerpo durante el ayuno o el ejercicio y evita niveles excesivos de azúcar en la sangre.
Comprender la complejidad de la regulación de la gluconeogénesis puede proporcionar información sobre trastornos metabólicos como la diabetes, donde se produce una alteración en el equilibrio de la glucosa.
¿Cuáles son las enzimas involucradas en la gluconeogénesis y cómo funcionan?
La gluconeogénesis es una vía metabólica que involucra la síntesis de glucosa a partir de fuentes no carbohidratos. Este proceso es crucial para mantener los niveles de glucosa en sangre durante períodos de ayuno o ejercicio intenso.
Varios enzimas están involucrados en esta vía, cada uno con funciones específicas. Por ejemplo, la piruvato carboxilasa convierte el piruvato en oxaloacetato, mientras que la fosfoenolpiruvato carboxicinasa cataliza la conversión de oxaloacetato a fosfoenolpiruvato.
Además, la fructosa-1,6-bisfosfatasa y la glucosa-6-fosfatasa desempeñan roles en la desfosforilación de intermediarios para producir moléculas de glucosa libre. Estas enzimas trabajan juntas para garantizar que haya suficiente glucosa disponible para la producción de energía cuando las fuentes dietéticas son limitadas.
Si bien algunos pueden argumentar que la gluconeogénesis simplemente duplica la vía glucolítica en reversa, es importante tener en cuenta que existen diferentes mecanismos regulatorios e isoformas de enzimas para cada proceso.
¿Cómo juega el hígado un papel en la gluconeogénesis y qué otros órganos contribuyen a este proceso?
La gluconeogénesis es un proceso metabólico que ocurre principalmente en el hígado y juega un papel crucial en el mantenimiento de los niveles de glucosa en sangre. El papel del hígado en la gluconeogénesis es convertir fuentes no carbohidratos, como aminoácidos y lactato, en glucosa. Esta glucosa se libera luego al torrente sanguíneo para proporcionar energía a las células del cuerpo.
Otros órganos también contribuyen a este proceso, incluyendo los riñones y el intestino delgado, que pueden producir pequeñas cantidades de glucosa a través de la gluconeogénesis. Sin embargo, es importante señalar que aunque otros órganos pueden contribuir a la gluconeogénesis, el hígado sigue siendo el sitio principal para este proceso debido a su alta concentración de enzimas involucradas en la síntesis de glucosa.
Comprender cómo el hígado y otros órganos contribuyen a la gluconeogénesis es esencial para entender cómo nuestros cuerpos mantienen niveles estables de azúcar en sangre a pesar de los cambios en la ingesta dietética o la actividad física.
¿Cuáles son algunos factores que pueden afectar negativamente la gluconeogénesis y causar problemas con la regulación del azúcar en sangre?
Los factores negativos pueden afectar significativamente la gluconeogénesis, lo que conduce a problemas con la regulación del azúcar en la sangre. Estos factores incluyen:
- Estrés: puede conducir a niveles elevados de cortisol, que promueve la liberación de glucosa en el torrente sanguíneo y afecta la sensibilidad a la insulina.
- Falta de sueño: se ha demostrado que interrumpe el metabolismo de la glucosa y aumenta la resistencia a la insulina.
- Un estilo de vida sedentario: puede resultar en una disminución de la masa muscular y una disminución de la absorción de glucosa por los músculos, lo que conduce a niveles más altos de azúcar en la sangre.
- Una dieta desequilibrada: que es alta en alimentos procesados y azúcares añadidos puede contribuir a la resistencia a la insulina y afectar la capacidad del cuerpo para regular los niveles de azúcar en la sangre.
Por lo tanto, es esencial que las personas que deseen mantener una regulación saludable del azúcar en la sangre adopten hábitos de vida saludables como el ejercicio regular, un sueño adecuado, técnicas de manejo del estrés y una dieta equilibrada rica en alimentos integrales.
¿Cómo afecta la gluconeogénesis a la salud metabólica general y cuáles son algunas posibles implicaciones para personas con diabetes u otros trastornos metabólicos?
Las implicaciones metabólicas de la regulación de la gluconeogénesis son significativas, especialmente para personas con diabetes u otros trastornos metabólicos. La gluconeogénesis es el proceso por el cual el hígado y los riñones producen glucosa a partir de fuentes no carbohidratos como el lactato, los aminoácidos y el glicerol.
Este proceso es esencial para mantener los niveles de glucosa en sangre durante el ayuno o períodos de baja ingesta de carbohidratos. Sin embargo, la desregulación de la gluconeogénesis puede llevar a problemas con la regulación del azúcar en sangre y contribuir al desarrollo de trastornos metabólicos como la diabetes tipo 2.
La investigación ha demostrado que factores como la obesidad, la resistencia a la insulina y el estrés oxidativo pueden afectar negativamente la gluconeogénesis y aumentar el riesgo de disfunción metabólica. Por lo tanto, entender la regulación de la gluconeogénesis y sus posibles implicaciones para la salud metabólica general es crucial para desarrollar intervenciones efectivas para personas con estas condiciones.
Conclusión
El proceso de gluconeogénesis es fundamental para mantener niveles adecuados de glucosa en el cuerpo, especialmente durante períodos de ayuno o baja ingesta de carbohidratos. El hígado es el principal sitio para este proceso, pero otros tejidos como los riñones y el intestino delgado también contribuyen a él.
La "fábrica de azúcar" dentro de nuestras células implica una serie compleja de reacciones enzimáticas que convierten fuentes no carbohidratadas en glucosa.
Si bien la gluconeogénesis es una vía metabólica esencial, ciertos factores como desequilibrios hormonales y deficiencias nutricionales pueden afectar negativamente su eficiencia. Esto puede provocar condiciones como hipoglucemia o diabetes si no se manejan adecuadamente.
Pueden surgir objeciones anticipadas con respecto al lenguaje técnico utilizado para describir este proceso, que puede ser difícil de comprender completamente para las audiencias no científicas. Sin embargo, visualizar la "fábrica de azúcar" dentro de nuestras células y comprender su papel en la regulación de los niveles de azúcar en la sangre puede ayudar a las personas a tomar decisiones informadas sobre sus elecciones dietéticas y la gestión general de su salud.
Si quieres conocer otros artículos parecidos a ¿Dónde se produce la gluconeogénesis? - La fábrica de azúcar en nuestras células. puedes visitar la categoría Bioquímica.
Deja una respuesta



¡Más Contenido!